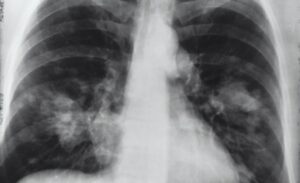
Con más de 125 millones de personas infectadas y casi 3 millones de muertos, la pandemia de COVID-19 ha afectado al mundo de formas inconcebibles. Además del desafío, la condición del paciente varía ampliamente, desde asintomático hasta insuficiencia respiratoria y muerte. Un nuevo estudio realizado por investigadores de CiRA muestra cómo las células iPS pueden usarse para estudiar la infección por el síndrome respiratorio agudo severo coronavirus-2 (SARS-CoV-2), revelando las diferencias de género observadas con la enfermedad.
Uno de los aspectos devastadores de COVID-19 es su naturaleza impredecible. Un número desconocido de personas infectadas son asintomáticas, y las que muestran síntomas varían ampliamente, de leves a graves.»La edad, las comorbilidades y los factores genéticos se atribuyen a las diferentes gravedades. Un obstáculo importante para el tratamiento es predecir la condición del paciente tras la infección», explicó el profesor asociado junior Kazuo Takayama, quien dirigió el estudio.
COVID-19 es el resultado de la infección de células por SARS-CoV-2. Un esfuerzo científico mundial ha demostrado que el virus ingresa a las células humanas a través de una enzima conocida como enzima convertidora de angiotensina 2 (ACE2). Esta enzima se encuentra naturalmente en muchos tipos de células, incluidas las de los órganos más sensibles a la enfermedad, a saber, los pulmones.Takayama es parte de un grupo más grande en CiRA que ha estado usando células iPS para estudiar COVID-19. Mientras que las células pulmonares son susceptibles a la infección debido a su alta expresión de ACE2, no ocurre lo mismo con las células iPS, que expresan menos ACE2.
Por lo tanto, su equipo de investigación modificó la expresión de ACE2 en células iPS para permitir tasas de infección más altas. Curiosamente, aunque la cantidad de ACE2 era aproximadamente la misma, el SARS-CoV-2 tenía una propensión a infectar células de donantes masculinos que de donantes femeninas.
«No estamos seguros de qué significa esto además de que existe cierto riesgo de género con la enfermedad, algo que hemos visto en la población general», dijo la investigadora Emi Sano, primera autora del estudio.»Nos dimos cuenta de que las células masculinas tendían a expresar más TMPRSS2 [proteasa transmembrana, serina 2]. Esta enzima también ha sido identificada como un mecanismo para la infección por SARS-2″, continuó.
Al descubrir que ACE2 aumentaba el riesgo de infección, los científicos examinaron luego si ocho medicamentos bajo consideración para el tratamiento de COVID-19 podrían bloquear la infección.
Entre ellos, Remdesivir, que se encuentra en ensayos clínicos, fue el mejor para evitar que el virus ingrese a las células iPS. Por otro lado, la cloroquina, un medicamento contra la malaria, no mostró ningún efecto positivo.
Se sabe que otros dos medicamentos que tuvieron efectos positivos, Camostat y Nafamostat, inhiben TMPRSS2.
«Uno de nuestros objetivos en CiRA es demostrar que las células iPS se pueden usar para buscar candidatos a fármacos. Esta es una importante prueba de concepto», dijo Takayama.