El uso controvertido de células madre para ayudar a los pacientes a recuperarse de un ataque cardíaco puede funcionar, pero no porque desarrolle nuevo músculo cardíaco.
La investigación en ratones ha encontrado que inyectar células madre en el corazón desencadena una respuesta inmune que fortalece la cicatriz y el corazón late con más fuerza.
El estudio, publicado en la revista Nature, sugiere que la práctica actual de inyectar células madre en la sangre de un paciente puede no ser óptima: la inyección directa en el corazón podría ser más efectiva.
El equipo, dirigido por Jeffery D Molkentin del Centro Médico del Hospital de Niños de Cincinnati, EE. UU., Quería resolver el debate espinoso sobre si la terapia con células madre funciona después de un ataque cardíaco y, de ser así, cómo.
En esta imagen de histología microscópica, las células inmunes de macrófagos (en rojo y verde) acuden a la región lesionada de un corazón de ratón dañado tres días después de que los investigadores inyectaran células madre adultas del corazón dentro del área de puntos amarillos.
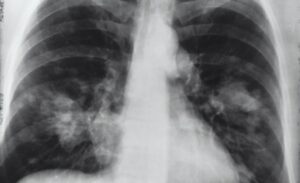
Los ataques cardíacos ocurren cuando una arteria coronaria se bloquea y priva de oxígeno a una zona del músculo cardíaco. El área dañada se cura con una cicatriz, lo que significa que el corazón no bombea tan bien.
El resultado puede ser la acumulación de líquido en los pulmones y la falta de aliento, su insuficiencia cardíaca clásica.
Durante décadas, el pilar principal del tratamiento han sido los medicamentos, que restauran la función cardíaca normal en hasta el 40% de las personas.
Pero más recientemente, las células madre, extraídas del corazón o la médula ósea de la persona, se inyectaron en el torrente sanguíneo con la esperanza de que lleguen al corazón y formen un nuevo músculo cardíaco.
A pesar de numerosos ensayos, sin embargo, la evidencia de beneficio es escasa. La Sociedad Europea de Cardiología concluyó recientemente que «la promesa inicial de la terapia celular aún no se ha cumplido».
Sin embargo, 61 empresas de EE. UU., Según los informes, ofrecen el tratamiento, que no ha sido aprobado por la Administración de Alimentos y Medicamentos de EE. UU. Para la insuficiencia cardíaca. De ahí la urgente necesidad de claridad sobre lo que realmente hacen las células madre. Para averiguarlo, el equipo de Molkentin indujo ataques cardíacos en un grupo de ratones de ocho semanas.
Una semana después, inyectaron uno de los cuatro tratamientos directamente en el corazón: células madre vivas (tomadas del corazón o de la médula ósea); células madre muertas; una droga llamada Zymosan que causa una reacción inmune; y agua salada como control.
Luego, sometieron al corazón lesionado a una serie de pruebas para verificar su mecánica.
Descubrieron que las células madre vivas mejoraron la función cardíaca. Pero había trampa. Lo mismo hicieron las células madre muertas. Y Zymosan funcionó mejor de todos.
Los investigadores encontraron que las células madre no estaban formando un nuevo músculo cardíaco. En cambio, estaban provocando una afluencia de células inmunes, las células soldado que combaten las infecciones pero también curan lesiones.
Esas células inmunes, llamadas macrófagos, estaban transformando la cicatriz del corazón, causando células conocidas como fibroblastos que, de hecho, hacen que la cicatriz se «desarrolle».
«La respuesta inmune innata alteró agudamente la actividad celular alrededor del área lesionada del corazón para que se curara con una cicatriz más optimizada y mejores propiedades contráctiles», dice Molkentin.
Cuando el equipo le dio a los ratones un medicamento para suprimir la respuesta inmune, se perdió la capacidad de las células madre y Zymosan para reparar el corazón.
Crucialmente, el uso del equipo de inyecciones directas en el corazón podría, si los resultados se traducen en personas, superar las fallas en la investigación humana existente.
«La mayoría de los ensayos actuales también fueron diseñados incorrectamente porque infunden células en la vasculatura», dice Molkentin.
“Nuestros resultados muestran que el material inyectado tiene que ir directamente al tejido cardíaco que flanquea la región [dañada] del infarto. Aquí es donde se produce la curación y donde los macrófagos pueden hacer su magia «.
Por Paul Biegler
Fuente: Cosmos